
Introducción
El dolor cervical en Valencia, también conocido como cervicalgia o dolor de cuello, es una de las consultas musculoesqueléticas más frecuentes en fisioterapia y puede afectar seriamente a la movilidad, el descanso y la calidad de vida. Se trata de la segunda causa más común de consulta en fisioterapia, solo por detrás del dolor lumbar, y su importancia clínica es enorme porque puede afectar seriamente a la capacidad funcional, la calidad de vida y el desempeño laboral.
En una ciudad tan dinámica y diversa como Valencia, donde conviven profesionales que pasan largas horas frente al ordenador en barrios como el Ensanche o Campanar, trabajadores de hostelería en Ruzafa y Cabanyal que mantienen posturas forzadas durante toda la jornada, y personas que combinan teletrabajo con el uso intensivo del móvil, la cervicalgia se ha convertido en un problema especialmente prevalente. Ademas el sedentarismo, la mala ergonomía y el estrés son factores que multiplican su aparición en nuestra población.
Esta guía completa te explicará qué es exactamente el dolor cervical y cómo se produce.
Además, veremos su anatomía, los tipos de cervicalgia y sus causas más frecuentes.
También analizaremos los síntomas habituales y las señales de alarma.
Por otro lado, abordaremos su relación con el mareo, el vértigo cervical y el dolor de cabeza (cefalea cervicogénica).
Finalmente, revisaremos los factores de riesgo, la evolución del problema y los tratamientos más efectivos según la evidencia científica, te contaremos cómo FisioForYou puede ayudarte con fisioterapia a domicilio personalizada en tu barrio de Valencia, desde Ruzafa hasta Algirós.
Qué es el dolor cervical
Definición anatómica precisa
El dolor cervical se define como cualquier molestia o dolor localizado en la región del cuello, que anatómicamente abarca desde la base del cráneo (articulación atlanto-occipital C0-C1) hasta la transición cervical-torácica en C7-T1. Esta zona compleja incluye múltiples estructuras que trabajan coordinadamente para sostener la cabeza y permitir el movimiento. Cuando estas estructuras se sobrecargan, aparece el dolor.
En la práctica clínica, este dolor de cuello suele tener un origen multifactorial, combinando elementos musculares, articulares y factores relacionados con el estilo de vida.
Las estructuras principales que pueden generar dolor cervical son:
• Músculos superficiales: el trapecio superior es el más afectado en una gran mayoría de casos, seguido por el elevador de la escápula y el esplenio de la cabeza.
• Músculos profundos estabilizadores: los suboccipitales (seis músculos que controlan los movimientos finos entre C0-C2) y los flexores profundos del cuello.
• Articulaciones: facetas articulares C3-C6 (las más sobrecargadas), articulación atlanto-axial C1-C2 (responsable de la rotación) y atlanto-occipital (flexión y extensión).
• Discos intervertebrales: C5-C6 es el nivel más afectado por la degeneración, seguido por C4-C5.
• Nervios espinales raíces cervicales: C5-C8, responsables de síntomas irradiados o radiculares.
La Guía de práctica clínica Fisterra 2023 sobre cervicalgia y dorsalgia estima que el 90% de los casos son cervicalgia inespecífica, es decir, no se identifica una única estructura patológica grave como causa del dolor, sino una combinación de factores biomecánicos, miofasciales y psicosociales.
Tipos de dolor cervical según duración y características
La clasificación temporal es fundamental para orientar el tratamiento y explicar al paciente la evolución esperada de su proceso:
| Tipo | Duración | Características clínicas principales | Pronóstico esperado con tratamiento |
|---|---|---|---|
| Agudo | Menos de 6 semanas | Dolor moderado-intenso, rigidez marcada, 80% mejora espontáneamente | Excelente (90-95% resolución completa) |
| Subagudo | 6-12 semanas | Persistencia de síntomas, riesgo de cronificación 20-30%, inicio del ejercicio terapéutico clave | Bueno (80-85% mejoría significativa) |
| Crónico | Más de 12 semanas | Dolor fluctuante, sensibilización central, abordaje biopsicosocial necesario | Variable (60-70% mejoría funcional) |
Además de la clasificación temporal, es importante la clasificación etiológica:
• Cervicalgia inespecífica (90% de los casos): combinación de causas miofasciales, posturales y psicosociales sin daño estructural demostrable.
• Radiculopatía cervical: compresión nerviosa a nivel C5-C7 con hormigueo irradiado al brazo, que puede confundirse con cervicalgia inespecífica si no se explora adecuadamente.
• Cervicalgia específica: hernia discal sintomática, espondilosis avanzada, fractura por estrés, infección o tumor, que representan un pequeño porcentaje pero requieren diagnóstico diferencial.
La Clínica Universidad de Navarra enfatiza que el dolor cervical inespecífico se relaciona fuertemente con posturas mantenidas prolongadas, estrés miofascial crónico y alteraciones biomecánicas toraco-cervicales.
Causas más frecuentes del dolor cervical
Sobrecarga postural y síndrome de «text neck» (65% de los casos)
La causa más frecuente de dolor cervical es la sobrecarga postural prolongada, especialmente la posición de «text neck» al mirar pantallas de móvil o ordenador. Cada 15° de flexión cervical anterior genera 27 kg de carga de compresión intradiscal en C5-C6 (según el estudio de Hansraj 2014), lo equivalente a llevar una mochila de 27 kg sobre los hombros.
Esta sobrecarga constante tensiona los músculos posteriores del cuello (suboccipitales, esplenio de la cabeza y trapecio superior), provocando contractura refleja crónica que se mantiene incluso en reposo y que se agrava con el estrés emocional.
Patrones específicos en Valencia:
• Teletrabajadores del Ensanche y Campanar: pantallas colocadas demasiado bajas, sillas sin soporte lumbar adecuado, más de 8 horas diarias de sedestación continua.
• Profesionales de hostelería en Ruzafa y Cabanyal: posturas inclinadas manteniéndose sobre mostradores durante toda la jornada, más la manipulación repetitiva de cargas y bandejas de bebidas.
Factores miofasciales y estrés psicológico (25% de los casos)
El estrés laboral y emocional cronificados activan el eje hipotálamo-hipofisario-adrenal, liberando catecolaminas que aumentan el tono muscular cervical a través del sistema nervioso simpático. El trapecio superior es particularmente sensible, presentando puntos gatillo miofasciales activos en el 70% de los pacientes con cervicalgia inespecífica.
Estos puntos gatillo generan dolor referido hacia la nuca, la sien y el hombro ipsilateral, creando un círculo vicioso donde el dolor muscular alimenta la tensión emocional y viceversa, prolongando el proceso y aumentando el riesgo de cronificación.
Degeneración cervical y microtraumas repetitivos (10% de los casos)
La espondilosis cervical (degeneración artrosica de facetas y discos) aparece en más del 60% de la población mayor de 50 años, aunque solo 10-15% desarrollan síntomas clínicamente relevantes. Los microtraumas repetitivos cotidianos como girar la cabeza bruscamente para mirar por el retrovisor, dormir en posturas inadecuadas o realizar movimientos de rotación extrema pueden desencadenar síntomas en discos y facetas ya degenerados, que suelen presentarse con rigidez, chasquidos y dolor a la rotación.
Síntomas habituales del dolor cervical
Dolor localizado y rigidez mecánica
El patrón más habitual comienza con dolor en la nuca.
Con el tiempo, puede extenderse hacia el trapecio superior y la escápula.
En algunos casos, también provoca dolor de cabeza que empieza en la zona occipital y se proyecta hacia la frente.
Además, este dolor suele empeorar con movimientos de rotación, extensión o posturas mantenidas.
Entre los signos cardinales más frecuentes encontramos:
• Rigidez en la rotación cervical superior a 60°, cuando el rango normal es de 80-90°, lo que dificulta girar la cabeza para mirar al lado o aparcar sin sentir dolor intenso.
• Dolor a la presión directa sobre el trapecio superior y escalenos, que reproduce exactamente la molestia habitual del paciente y suele estar asociado a puntos gatillo.
• Disminución de la elevación activa del hombro afectado, que limita el levantamiento de brazos y la realización de actividades cotidianas.
• Limitación funcional concreta como la imposibilidad de girar la cabeza para aparcar el coche, conducir en bucle o utilizar el móvil prolongadamente.
Este dolor puede despertar al paciente por las noches. Además, suele empeorar si duerme en posturas inadecuadas. En estos casos, factores como la almohada o el colchón influyen directamente.
Síntomas irradiados y neurológicos
Cuando hay irritación o compresión nerviosa a nivel de las raíces cervicales (C5-C8), el dolor cervical se refiere siguiendo trayectos radiculares específicos:
• La raíz C6 genera dolor hacia el 3er dedo acompañado de debilidad en la flexión del codo y el músculo bíceps.
• Por otro lado, la raíz C7 produce dolor hacia el dedo medio con debilidad en la extensión del codo y el tríceps.
• Finalmente, la raíz C8 afecta al 4º y 5º dedo con debilidad en los músculos intrínsecos de la mano y sensación de hormigueo o quemazón.
Las parestesias típicas (hormigueo, pinchazos, sensación de «cosquilleo») siguen los dermatomas C6-C7 en casos de radiculopatía cervical leve y pueden confundirse con problemas de codo o mano si no se realiza una exploración completa del cuello.
Señales de alarma (Red Flags cervicales)
Las señales de alarma (red flags) son síntomas que aumentan significativamente la probabilidad de que el dolor cervical esté relacionado con una patología grave como fractura, infección, tumor o compromiso medular. Su reconocimiento temprano puede ser crucial para un diagnóstico precoz.
Urgencia médica inmediata (atención en menos de 24 horas)
-
Déficit neurológico progresivo: debilidad en la mano o brazo que empeora día a día, dificultad para sostener objetos o para escribir.
-
Parestesias bilaterales más debilidad muscular: posible mielopatía cervical por estenosis del canal vertebral.
-
Vértigo asociado a disartria o debilidad hemicorporal: posible accidente cerebrovascular vertebrobasilar.
-
Traumatismo cervical más Glasgow menor a 15: posible fractura inestable o luxación.
-
Fiebre más dolor cervical rígido: meningitis o absceso epidural.
Valoración médica en 72 horas
• Antecedentes personales de cáncer metastásico
• Uso crónico de corticoides
• Inmunosupresión activa
• Pérdida de peso inexplicada
• Dolor nocturno intenso
Dolor cervical y mareo / vértigo
Vértigo cervicogénico: características y diagnóstico
El vértigo cervicogénico aparece en el 20-40% de los pacientes con cervicalgia crónica.
Se produce por una alteración en la propiocepción, es decir, en la forma en que el cuerpo percibe la posición del cuello.
Como consecuencia, el sistema del equilibrio se ve afectado. Por eso, puede confundirse con un problema del oído interno, aunque su origen es cervical.
De Vestel et al. 2022 (meta-análisis de 22 estudios controlados, n=1.248 pacientes) confirma la eficacia de la fisioterapia específica para el vértigo cervicogénico.
Diagnóstico diferencial estructurado:
• Test de compresión cervical POSITIVO: el vértigo se reproduce con presión ligera en la región de C2-C3.
• Test cervical flexionador POSITIVO: vértigo provocado por la flexión pasiva sostenida del cuello.
• Test de Dix-Hallpike NEGATIVO: descarta vértigo posicional paroxístico benigno del oído interno.
Síntomas clínicos asociados:
• Sensación de inestabilidad o desequilibrio, especialmente al mover la cabeza.
• Mayor intensidad por la mañana o al estirarse.
• Empeoramiento con el estrés o fatiga.
Tratamiento óptimo:
• Movilizaciones suaves C0-C1 y C1-C2 realizadas por fisioterapeuta cualificado.
• Ejercicios vestibulares estabilizadores progresivos.
• Educación sobre estrategias posturales y ergonómicas.
Este tratamiento reduce significativamente la intensidad del vértigo y permite a los pacientes recuperar su capacidad funcional en actividades diarias.
Dolor cervical y dolor de cabeza
Cefalea cervicogénica: diagnóstico y tratamiento
La cefalea cervicogénica representa aproximadamente el 15% de las cefaleas primarias y se origina en estructuras cervicales sensibilizadas, como los músculos y las articulaciones del cuello. La Guía oficial de práctica clínica en cefaleas de la Sociedad Española de Neurología (SEN) establece criterios diagnósticos específicos para diferenciarla de otras cefaleas.
Criterios diagnósticos ICHD-3:
-
Dolor de cabeza unilateral que comienza siempre en la región occipital y se proyecta progresivamente hacia frontal y temporal.
-
Desencadenado o agravado específicamente por posturas cervicales mantenidas (inclinación prolongada, rotación extrema, uso de móvil, conducción prolongada).
-
Mejora predecible con movilización cervical o anestesia local cervical.
-
Presencia confirmada de punto gatillo miofascial en trapecio superior o músculos suboccipitales.
Evidencia terapéutica cuantitativa:
• 68% de los pacientes mejoran significativamente con bloqueo específico del punto gatillo frente a 28% en grupo placebo (estudios controlados doble ciego).
• Combinación de fisioterapia manual (movilizaciones, autoestiramientos, ejercicio terapéutico de los músculos estabilizadores cervicales) y biofeedback ha demostrado eficacia en estudios recientes.
Este enfoque integrado permite aliviar el dolor de cabeza y el cervical tanto en el corto como en el largo plazo.
Factores de riesgo del dolor cervical
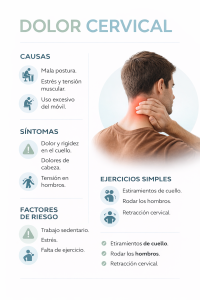
Factores modificables (responsables del 70% de la carga atribuible)
El dolor cervical no aparece de forma aislada.
En la mayoría de los casos, es el resultado de varios factores que se combinan entre sí. Por eso, identificar estos factores es clave para prevenir recaídas.
-
Sedestación prolongada superior a 8 horas al día:
• Riesgo relativo OR 2.1 según estudios prospectivos.
• Afecta sobre todo a trabajadores de oficina y teletrabajadores en zonas como Ruzafa, Ensanche y Campanar.
• El cuerpo está diseñado para moverse. Pasar tantas horas sentado fija la postura con el cuello inclinado hacia adelante, aumentando la carga cervical. -
Postura «text neck» superior a 2 horas al día (OR 2.8):
• El uso excesivo de móviles, tabletas y pantallas genera 27 kg de carga compresiva solo por mantener el cuello flexionado.
• El dolor comienza de forma gradual, primero por las mañanas y luego de forma constante, incluso con descanso. -
Estrés laboral y emocional alto (OR 1.9):
• La tensión psicológica genera contracturas musculares reflejas en el trapecio superior y el músculo elevador de la escápula, aumentando la rigidez cervical.
• Se asocia a mayor interferencia en el sueño y a cronicidad de los episodios de dolor. -
Sueño insuficiente inferior a 6 horas por noche (OR 1.6):
• El sueño es clave para la recuperación muscular y la regulación de la inflamación sistémica.
• Menos de 6 horas se asocia con mayor dolor cervical crónico y menor respuesta al tratamiento. -
IMC elevado superior a 28 (OR 1.4):
• El sobrepeso aumenta la carga mecánica sobre la columna y promueve un estado inflamatorio crónico.
• Afecta el tono muscular y la capacidad de realizar ejercicio terapéutico de forma regular.
Además, el sedentarismo, el tabaquismo y la mala calidad de la dieta contribuyen al desarrollo y mantenimiento del dolor cervical.
Factores no modificables
• Edad superior a 45 años:
• La degeneración natural de las estructuras cervicales (espondilosis) aumenta con la edad, y el 60% de las personas mayores de 50 años presentan signos de espondilosis, aunque solo una parte desarrolla síntomas clínicos.
• Sexo femenino:
• El dolor cervical es hasta 1.5 a 2 veces más frecuente en mujeres, potencialmente por factores hormonales, diferencias musculoesqueléticas y mayor predisposición a la sensitización central.
• Historia familiar de espondilosis cervical o de dolor musculoesquelético crónico:
• La predisposición genética puede influir en la forma en que la columna y los músculos responden a la carga mecánica.
En conjunto, la acumulación de estos factores aumenta significativamente el riesgo de desarrollar dolor cervical persistente, lo que refuerza la importancia de abordarlos de forma global y no aislada.
Evolución natural del dolor cervical
Curso temporal y pronóstico
El dolor cervical suele seguir un curso temporal predecible:
• En la fase aguda (menos de 6 semanas), el 80% de los episodios mejoran significativamente con tratamiento conservador y movilización progresiva.
• En la fase subaguda (6-12 semanas), el dolor puede persistir si no se realiza ejercicio terapéutico ni se corrige la ergonomía. Aproximadamente un 20-30% de los casos cronicizan sin intervención.
• En la fase crónica (más de 12 semanas), el dolor puede fluctuar con brotes agudos, relacionados con sobrecarga o estrés.
Los estudios de cohorte han demostrado que:
• Poco movimiento y reposo prolongado aumentan el riesgo de cronicidad (OR 2.3).
• El movimiento progresivo y dosificado mejora el pronóstico clínico (OR 1.8).
Un seguimiento a largo plazo de 5 años muestra que el 70% de los pacientes tienen recurrencia del dolor cervical, aunque el tratamiento adecuado disminuye la intensidad y la duración de los episodios.
Cuándo acudir a fisioterapia por dolor cervical
Aunque muchos episodios de dolor cervical o dolor de cuello mejoran de forma espontánea en pocas semanas, existen situaciones en las que es recomendable consultar con un fisioterapeuta.
Puede ser útil acudir a fisioterapia cuando:
• El dolor cervical dura más de 1-2 semanas sin mejoría clara.
• Existe rigidez importante que limita movimientos como girar la cabeza al conducir.
• Aparece dolor que se irradia hacia el hombro o el brazo.
• El dolor interfiere con el trabajo, el descanso o las actividades cotidianas.
• Has tenido episodios repetidos de cervicalgia en los últimos meses.
Una valoración fisioterapéutica permite identificar factores como sobrecarga muscular, debilidad de estabilizadores cervicales o problemas de ergonomía que pueden estar manteniendo el dolor.
Tratamiento fisioterapéutico del dolor cervical
Movilización y manipulación cervical
La movilización y manipulación cervical son técnicas que se utilizan para restaurar el movimiento articular y reducir el dolor. La Guía de práctica clínica para dolor cervical inespecífico de Physiociencia 2019 recomienda el uso de técnicas de mobilización suave en la mayoría de los casos, reservando la manipulación solo para pacientes seleccionados.
Parera-Turull et al. 2025 realizó un ensayo controlado aleatorizado (n=142 pacientes) comparando manipulación HVLA C1-C2 frente a un programa multimodal (ejercicio terapéutico + educación postural).
Resultados a 12 semanas:
• Grupo manipulación HVLA: reducción en escala Visual Analógica (VAS) de -2.8 puntos.
• Grupo multimodal: reducción VAS de -2.6 puntos (p=0.78, sin diferencia estadística significativa).
• Adherencia al tratamiento: 82% en el grupo multimodal vs 65% en el grupo de manipulación sola.
Estos resultados muestran que un enfoque multimodal es muy efectivo.
Es decir, combinar ejercicio terapéutico y educación puede ser igual o más útil que la manipulación aislada.
Además, este enfoque mejora la adherencia del paciente al tratamiento.
Meta-análisis Cochrane 2015 (Gross et al.) muestra que tanto la movilización manual como la manipulación cervical reducen el dolor (SMD -0.41) y la discapacidad (SMD -0.38). Sin embargo, se recomienda realizar estas técnicas solo bajo supervisión de fisioterapeutas cualificados, evitando su uso en pacientes con contraindicaciones (osteoporosis, arteriopatía vertebral, tumores).
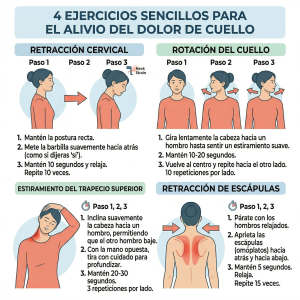
Ejercicio terapéutico cervical (evidencia de nivel 1A)
El ejercicio terapéutico es el pilar fundamental del tratamiento.
De hecho, todas las guías clínicas lo recomiendan como primera opción.
Además, permite mejorar la fuerza, el control motor y la resistencia de la musculatura cervical.La revisión sistemática cualitativa de Portales Médicos 2025 confirma que el ejercicio supervisado basado en ejercicios de estabilización cervical es superior a las terapias pasivas como calor, TENS o electroterapia.
Programa estructurado de 8-12 semanas:
Fase 1 – Aguda (semanas 0-4):
• Isométricos cervicales profundos: 10 repeticiones de 6 segundos × 3 series (flexión, extensión, lateralización).
• Retracción escapular isométrica contra pared: 10 repeticiones × 3 series.
• Respiración diafragmática controlada: 2 minutos × 3 repeticiones diarias para reducir la tensión muscular y el estrés.
Fase 2 – Subaguda (semanas 4-8):
• Flexión/extensión cervical activa controlada: 15 repeticiones × 3 series dentro del rango indoloro.
• Rotación cervical activa fluida: 10 repeticiones por lado × 3 series.
• Puente escapular isométrico: 12 repeticiones de 8 segundos × 3 series.
Fase 3 – Funcionalización (semana 8+):
• Estabilizadores profundos avanzados: 20 repeticiones de 10 segundos.
• Press de hombros con banda elástica ligera: 12 repeticiones × 3 series.
• Péndulo cervical dinámico: 2 minutos continuos.
La Guía Physiociencia 2019 recomienda la progresión sistemática: isométricos → dinámicos → funcionales, reevaluando cada 2 semanas para ajustar la intensidad del ejercicio según la evolución del paciente.
Educación postural y ergonomía
La Guía Fisterra 2023 establece que la reeducación postural progresiva es superior a las correcciones estáticas pasivas. El protocolo de pausas activas cada 30 minutos ha demostrado una mejora significativa en la prevención del dolor cervical.
Pautas recomendadas:
• Mirada lejana 20 segundos (regla 20-20-20) para reducir la fatiga visual y cervical.
• Retracciones cervicales 5 repeticiones para neutralizar el “text neck”.
• Movilización dorsal alta estilo “gato-vaca” 5 repeticiones.
• Elevación y depresión escapular 10 repeticiones.
Correcciones de hábitos nocturnos:
• Dormir en posición supina con una almohada cervical baja de 5-7 cm que mantenga la curvatura natural de la cervical.
• Evitar el decúbito lateral prolongado del mismo lado, que puede aumentar el dolor unilateral.
• Usar colchón firme con soporte adecuado de la columna.
Ergonomía y prevención
Protocolo diario de prevención (solo 5 minutos, 3 veces al día)
Este protocolo simple pero efectivo puede reducir la recurrencia del dolor cervical:
-
Retracciones cervicales: 10 repeticiones, manteniendo la mirada al frente y llevando suavemente la barbilla hacia atrás sin bajar la cabeza.
-
Rotaciones cervicales controladas: 5 repeticiones por lado, dentro del rango sin dolor.
-
Elevación-deslizamiento de escápulas: 10 repeticiones, activando el trapecio medio y romboides.
-
Estiramiento trapecio superior: 20 segundos por lado, con asistencia suave de la mano contralateral.
Ergonomía específica para teletrabajo en Valencia
• Pantalla a la altura de los ojos (línea superior de la pantalla coincide con la altura del codo al estar sentado).
• Teclado centrado frente al cuerpo, con los codos a 90°.
• Silla ergonómica con soporte lumbar y altura de asiento ajustable.
• Pausas activas cada 30 minutos: 2 minutos de movilización para romper la sedestación prolongada.
Conclusión
El dolor cervical inespecífico, de origen mecánico, responde muy bien a un enfoque multimodal. Este incluye movilización, ejercicio terapéutico y reeducación postural.
Además, las guías clínicas respaldan este tipo de tratamiento como la mejor opción. Por tanto, actuar de forma precoz mejora el pronóstico y reduce las recaídas.
La fisioterapia a domicilio en Valencia, como la ofrecida por FisioForYou, permite trabajar directamente en el entorno real del paciente, corrigiendo la ergonomía y ajustando el ejercicio a su rutina, lo que mejora la adherencia y la eficacia del tratamiento.
Una prevención correcta (movimiento regular, buena ergonomía y ejercicio terapéutico) puede reducir significativamente tanto la aparición inicial como la recurrencia del dolor cervical, permitiendo a los pacientes recuperar su función y calidad de vida.
Cómo puede ayudarte FisioForYou en Valencia
En FisioForYou ofrecemos fisioterapia a domicilio especializada en dolor cervical en toda la ciudad de Valencia. Nuestro enfoque combina tratamiento manual, ejercicio terapéutico y educación postural para adaptarnos a tu entorno real y ayudarte a mejorar de forma efectiva y sostenible.
Trabajamos en diferentes barrios de Valencia como Ruzafa, Benimaclet, Patraix, Malilla, Monteolivete, Arrancapins, Campanar, Ensanche, Benicalap, Cabanyal, Algirós y El Carmen, acercando la fisioterapia directamente a tu casa para que no tengas que desplazarte.
Si quieres saber más sobre cómo trabajamos, puedes visitar nuestra página de fisioterapia a domicilio en Valencia, o consultar directamente la ficha de FisioForYou en Google Maps para ver opiniones de otros pacientes y encontrarnos fácilmente.
Otros artículos relacionados sobre dolor cervical
Si quieres profundizar en aspectos concretos del dolor cervical o dolor de cuello, puedes consultar estos artículos relacionados:
• Ejercicios para el dolor cervical en casa
• Cómo dormir si tienes dolor cervical
• Cervicalgia por estrés: causas y tratamiento
• Dolor cervical y mareo: qué es el vértigo cervicogénico
• Ergonomía para prevenir el dolor cervical en el trabajo
FAQ extensa sobre dolor cervical
¿Qué es exactamente el dolor cervical?
El dolor cervical es una molestia localizada en la zona del cuello, que puede extenderse a la nuca, hombros y brazos, y que se asocia con rigidez articular y contracturas musculares.
¿Cuándo debo preocuparme de mi dolor cervical?
Debes acudir de forma urgente si el dolor aparece tras un traumatismo, si tienes debilidad en brazos o manos, cambios en la sensibilidad o fiebre acompañada de rigidez en el cuello.
¿La manipulación cervical es peligrosa?
La manipulación cervical realizada por un fisioterapeuta cualificado es segura en la mayoría de los casos, aunque está contraindicada en enfermedades como la osteoporosis severa, la arteriopatía vertebral o tumores.
¿Cuánto dura el dolor cervical con tratamiento?
• Fase aguda: aproximadamente 2-4 semanas.
• Fase subaguda a crónica: 8-12 semanas con tratamiento adecuado.
• El ejercicio terapéutico mejora significativamente el pronóstico a largo plazo.
¿Puedo trabajar con dolor cervical?
Sí, siempre que se tomen pausas activas cada 30 minutos, se mantenga una postura ergonómica y se realice ejercicio terapéutico varios días a la semana.
¿Tu dolor cervical está limitando tu vida diaria en Valencia?
En FisioForYou podemos ayudarte a recuperar el movimiento y reducir el dolor con un tratamiento personalizado en tu propio domicilio. Puedes ver todos los detalles del servicio de fisioterapia a domicilio en Valencia y cómo trabajamos, o consultar directamente nuestra ficha de Google Maps de FisioForYou para conocer opiniones de otros pacientes y encontrarnos fácilmente.
Bibliografía científica
-
Fisterra. Cervicalgia y dorsalgia en Atención Primaria. Guía clínica. Actualización 2023.
-
Sociedad Española de Neurología (SEN). Guía oficial de práctica clínica en cefaleas.
-
Parera-Turull C, et al. High-velocity low-amplitude manipulation versus multimodal physiotherapy in patients with mechanical neck pain. Ensayo controlado aleatorizado. 2025.
-
Physiociencia. Guía de práctica clínica para el dolor cervical inespecífico. 2019.
-
Portales Médicos. Ejercicio terapéutico en el tratamiento del dolor cervical: revisión sistemática cualitativa. 2025.
Pablo Salvador Coloma — Fisioterapeuta Col. ICOFCV
Especialista en fisioterapia musculoesquelética, Electrólisis Percutánea Intratisular y Neuromodulación Percutánea Musculoesquelética. Fundador de FisioForYou, servicio de fisioterapia a domicilio en Valencia y área metropolitana.

Pingback: Causas del dolor cervical y factores de riesgo: por qué aparece
Pingback: Síntomas del dolor cervical y señales de alarma